La entrada en vigor de la Ley 28/2005 de 26 de Diciembre de medidas sanitarias frente al tabaquismo y reguladoras de la venta, suministro, consumo y publicidad de los productos del tabaco (1) supuso un punto de inflexión en el hábito tabáquico de los españoles. Desde entonces aparentemente parece haberse reducido el número de fumadores como revela el hecho de que con frecuencia se ve a personas que portan cigarrillos electrónicos o vapeadores; esporádicamente uno percibe el olor a tabaco y muy ocasionalmente se cruza uno con un viandante fumando.

Sin embargo el flujo incensante de personas a un estanco por el que paso todos los días en mi trayecto al trabajo parece contradecir las observaciones anteriores.
Las medidas orientadas a contener la expansión del tabaquismo y disuadir a los fumadores actuales han permeado mas en naciones-estado de nuestro entorno como UK donde el porcentaje de población fumadora ha pasado de un 29 a un 19% como consecuencia del uso de dispositivos alternativos al tabaco como los vapeadores (2).
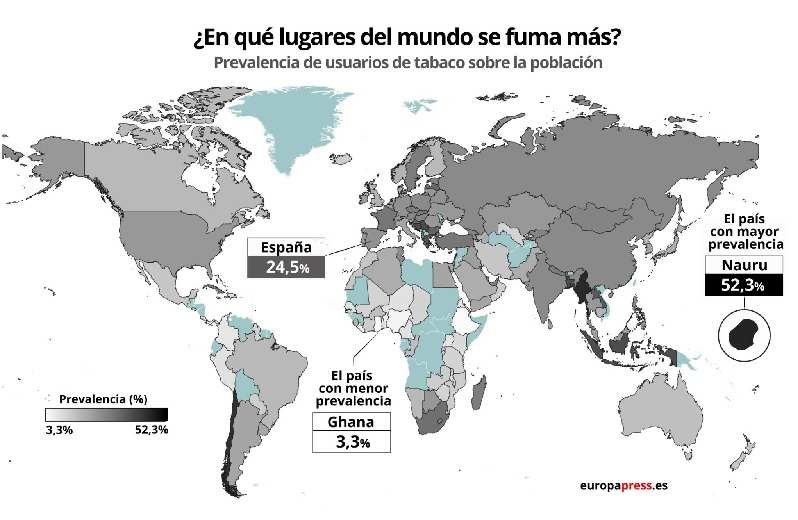
En España alrededor del 24% de la población de mas de 15 años es fumadora (3). La prevalencia de consumo de tabaco ha aumentado en mujeres y jóvenes.
Es comúnmente conocido que el tabaco es causa de cáncer de pulmón. Sin embargo el tabaco es un factor de riesgo de muchas enfermedades con las que aparentemente nunca pensaríamos que existiese una vinculación.
A continuación se exponen diez argumentos basados en la evidencia científica para dejar de fumar. Si fumas o alguno de tus allegados fuma, espero que estas diez razones sean un aliciente para que te plantees o se plantee dejar de fumar.
1) El tabaquismo representa uno de los principales factores de riesgo de ciertas enfermedades (e.g. cáncer de pulmón, EPOC, cáncer de vejiga…), mortalidad evitable, muerte prematura y discapacidad (4).
2) El tabaco es el principal factor determinante de la persistencia del Virus del Papiloma Humano ( HPV) en el aparato genital femenino. Un meta-análisis de Zhang R et al de 19 estudios seleccionados publicados entre 1991-2017 halló que el HPV se asocia con el tabaquismo en pacientes con cáncer de pulmón. Dicha asociación parece diferir según las regiones. Los autores hallaron que la asociación sólo era estadísticamente significativa en China (5).
3) La pérdida de olfato (anosmia) y gusto (ageusia) asociadas al tabaco son los principales motivos de consulta en la especialidad de Otorrinolaringología. Una revisión sistemática de Fraga Da Re et al que evaluó la relación entre el consumo de tabaco y el sentido del gusto y olfato, a partir de 4 estudios seleccionados publicados entre 1980-2014, encontró que el tabaco comporta una pérdida de ambos sentidos, si bien los autores enfatizan que la investigación en este campo es escasa (6).

4) El tabaquismo se asocia a un peor pronóstico en la infección por SARS-CoV-2. Esto se debe al impacto del tabaco en la salud pulmonar y su asociación con múltiples enfermedades respiratorias y en la inmunidad de modo que los fumadores son más vulnerables a las enfermedades infecciosas. Los fumadores presentan el doble de riesgo de padecer gripe que sus homólogos no fumadores y un cuadro de mayor severidad. La mortalidad por MERS- CoV fue mayor entre fumadores que no fumadores (7).
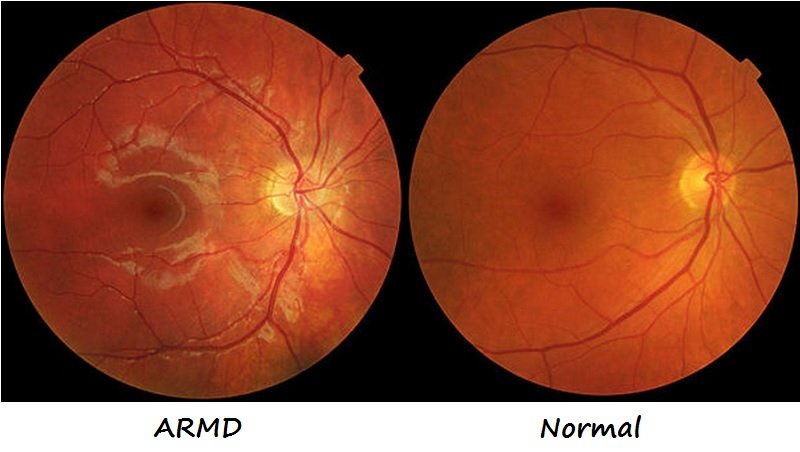
5) El tabaco es un factor etiológico de ciertas enfermedades oftalmológicas altamente prevalentes como al Degeneración Macular Asociada a la Edad (ARMD) y cataratas.
El ojo es una estructura que proporciona una perspectiva única de muchos aspectos de la salud.
El ojo es una ventana que informa de aspectos genéticos, inflamatorios, vasculares y medioambientales (8).
Velilla S et al realizaron una revisión no sistemática sobre la relación entre el tabaquismo y la ARMD y concluyeron que se ha demostrado de forma consistente en distintas poblaciones que el tabaquismo es el principal factor de riesgo modificable de aquella.
Uno de los estudios más citados es el estudio Rotterdam implementado en una muestra de 6251 participantes mayores de 55 años reclutados entre 1990-1993. Los fumadores actuales y exfumadores presentaban un mayor riesgo de ARMD neovascular. El riesgo incrementando persistía hasta 20 años después del cese del tabaquismo. La asociación no se observó en sujetos mayores de 82 años (9).
Ye J et al implementaron un meta-análisis sobre la relación entre el tabaquismo y las cataratas inducidas por las ARMD sobre un total de 21 estudios cribados (13 prospectivos y 8 de casos y controles). El consumo de tabaco se asoció de forma estadísticamente significativa con un mayor riesgo de cataratas tanto en los estudios de cohortes (OR=1,41, 95% CI: 1,23-1,62) como casos y controles (OR=1,57, 95% CI: 1,20-2,07). En un análisis por subgrupos el tabaquismo se correlacionó positivamente con cataratas nucleares (OR=1,66, 95% CI: 1,46-1,89) y marginalmente con cataratas subcapsulares posteriores (OR=1,43, 95% CI: 0,99-2,07) en los estudios de cohortes. Se hallaron resultados similares en los estudios de casos y controles: cataratas nucleares (OR=1,86, 95% CI: 1,47-2,36) y cataratas subcapsulares posteriores (OR=1,60, 95% CI: 0,97-2,65). Los fumadores en el momento actual presentaban un mayor riesgo de cataratas que los exfumadores (10).
6) El tabaquismo aumenta el riesgo de sordera. Nombra K et al realizaron un meta-análisis de estudios publicados entre 1966-2003 sobre la asociación entre el tabaquismo y la pérdida de audición, a partir de una muestra final de 15 estudios (10 transversales, 4 de cohortes y 1 de casos y controles). Los autores hallaron que los fumadores presentaban un mayor riesgo de disminución de la audición que los no fumadores: estudios transversales (RR= 1,33; 95% CI: 1,24-1,44); estudios de cohortes (RR=1,97; 95% CI: 1,44-2,7) y casos y controles (RR=2,89; 95% CI: 2,26-3,7) (11). El tabaco se asoció con una pérdida de audición principalmente del tipo sensorineural, siendo la forma leve (26-40 dB) la más frecuente en fumadores (12).
7) El tabaquismo aumenta el riesgo de dolor de la espalda baja. Shiri R et al realizaron un meta-análisis sobre la asociación entre el hábito tabáquico y el dolor de espalda baja de estudios publicados hasta 2009. Se incluyeron un total de 40 estudios (27 transversales y 13 de cohortes).
En los estudios transversales el tabaquismo se asoció con mayor riesgo de dolor de espalda en el último mes (OR agrupada= 1.30, 95% CI, 1,16-1,45), dolor de espalda en los últimos 12 meses (OR agrupada=1,33, 95% CI: 1,26-1,41), búsqueda de ayuda médica (OR agrupada=1,49;, 95% CI: 1,38-1,6), dolor de espalda baja crónico (OR agrupada)=1,79, 95% CI: 1,27-2,50) y dolor de espalda discapacitante (OR agrupada=2,14, 95% CI: 1,11-4,13). Los exfumadores presentaban una mayor prevalencia de dolor de espalda que los nunca fumadores pero menor que los fumadores actuales. En los estudios de cohortes tanto los exfumadores (OR= 1,32, 95% CI: 0,99-1,77) como los fumadores actuales (OR=1,31, 95% CI: 1,11-1,55) presentaban mayor prevalencia de dolor de espalda. La asociación entre el tabaquismo presente y el dolor de espalda es más acusado en adolescentes que en adultos (OR=1,82, 95% CI: 1,42-2,33 versus OR=1,16, 95% CI: 1,02-1,32) (13).
8) Los fumadores presentan una Densidad Mineral Osea (BMD), significativamente menor que los no fumadores (nunca fumadores y exfumadores) en las 4 zonas anatómicas asociadas a fragilidad osea (cadera, espina lumbar, antebrazo y talón -os calcis-) siendo la severidad más acusada en la cadera. Ward KD & Klesges RC realizaron un meta-análisis a partir de 86 estudios que comprendían un total de 40753 sujetos. En los estudios prospectivos los fumadores presentaban una mayor tasa de pérdida de BMD con el tiempo en comparación con los no fumadores. La deficiencia en la BMD seguía siendo estadísticamente significativa tras ajustar por edad y peso en ambos grupos. Globalmente el efecto era más acusado en la cadera, en hombres, aumentaba con la edad y dosis-dependiente. La magnitud del efecto era mayor en fumadores actuales en comparación con los nunca fumadores, intermedio en los fumadores actuales en relación a los exfumadores y menor en los exfumadores en contraste con los nunca fumadores, lo que sugiere que el cese del hábito tabáquico atenua el efecto negativo del tabaquismo sobre la salud osea. En base a estos datos se estimó que el tabaco aumenta el riesgo de desarrollar una fractura vertebral en un 13% en mujeres y un 32% en hombres y de fractura de cadera en un 31% en mujeres y 40% en hombres (14).
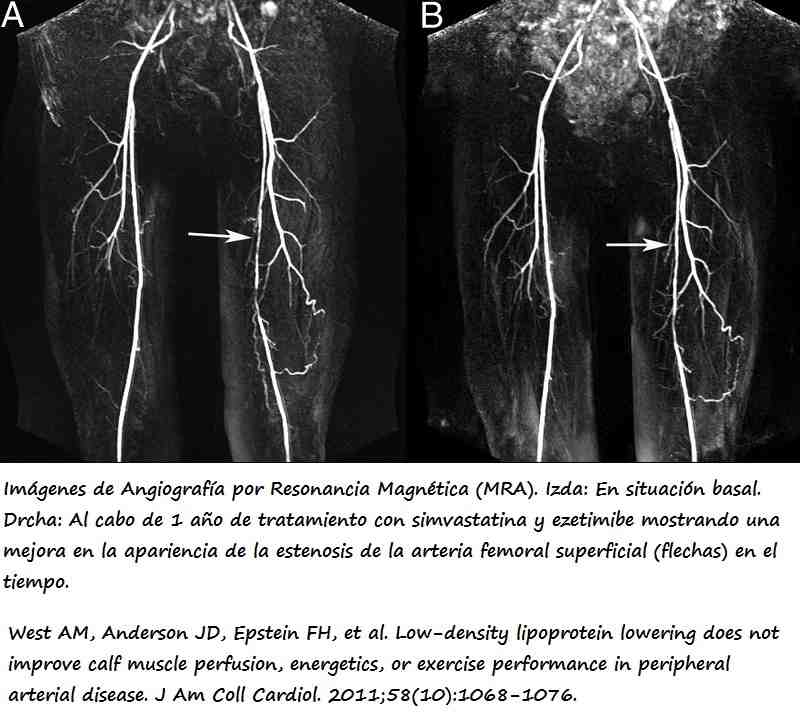
9) El tabaco es uno de los factores de riesgo más importantes en la Enfermedad Arterial Periférica (PAD) y su influencia es más acusada que en la Enfermedad Arterial Coronaria (CAD). La fisiopatología implica una disfunción del endotelio vascular, metabolismo de lipoproteínas, coagulación y agregación plaquetaria. El cese del tabaco mejora la capacidad funcional en pacientes con PAD. Lu L et al implementaron un meta-análisis para evaluar la asociación entre el tabaquismo y PAD a partir de una selección de 55 artículos: 43 transversales, 10 de cohortes y 2 de casos y controles. La asociación entre el tabaquismo y PAD fue estadísticamente significativa tanto en población general (OR=3,08, 95% CI: 2,56-3,69) como con enfermedad (OR=1,54, 95% CI: 1,31 -1,83). El riesgo es menor en ex-fumadores, pero sin embargo está aumentado en relación con los nunca fumadores (15).
10) Karademirci M et al realizaron un estudio de casos y controles (78 casos=fumadores y 82 controles=no fumadores) en el que evaluaron el LDL-c, HDL-c, colesterol total, TG, glucosa, vitamina C, vitamina E, Estado Antioxidante Total (TAS) y Estado Oxidante Total (TOS). Los no fumadores tenían niveles significativamente mayores de vitaminas C y E y mayor de TAS. Las vitaminas Cy E en no fumadores eran 4,3 veces y 6,9 veces superior a los fumadores. Los valores de TOS en fumadores eran significativamente mayores en fumadores que no fumadores (16). Esto sugiere que las ingestas de vitaminas C y E están aumentadas en fumadores.

Bibliografía.
(1) Ley 28/2005, de 26 de Diciembre, de medidas sanitarias frente al tabaquismo y reguladora de la venta, el suministro, el consumo y la publicidad de los productos del tabaco. Boletín Oficial de Estado, número 309, (27 diciembre 2005).
(2) Por qué los fumadores bajan al 17% en Reino Unido pero suben al 34% en España [Internet]. Madrid: El Confidencial; 2018 [consultado 13 julio 2020]. Disponible en:
https://www.elconfidencial.com/economia/2018-12-16/tabaco-fumadores-cigarrillo-electronico-sanidad_1707882/
(3) El consumo de tabaco en España y el mundo, en datos y gráficos (datos actualizados el 19 de Diciembre de 2019) [Internet]. Madrid: Europa Press; 2019 [consultado 13 julio 2020]. Disponible en: https://www.epdata.es/datos/consumo-tabaco-espana-datos-graficos/377
(4) West R. Tobacco smoking: Health impact, prevalence, correlates and interventions. Psychol Health. 2017;32(8):1018-36.
(5) Zhang R, Chen L, Cui YD, Li G. The Association between Human Papillomavirus Infection and Smoking, Age, Gender in Lung Cancer Patients: A Meta-Analysis. Iran J Public Health. 2019;48(1):1-8.
(6) Da Ré AF, Gurgel LG, Buffon G, Moura WER, Marques Vidor DCG, Maahs MAP. Tobacco Influence on Taste and Smell: Systematic Review of the Literature. Int Arch Otorhinolaryngol. 2018;22(1):81-7.
(7) Vardavas CI, Nikitara K. COVID-19 and smoking: A systematic review of the evidence. Tob Induc Dis. 2020;18:20.
(8) Stone DU. Tobacco smoking and blindness - The ignored epidemic. Saudi J Ophthalmol. 2016;30(3):149.
(9) Velilla S, García-Medina JJ, García-Layana A, et al. Smoking and age-related macular degeneration: review and update. J Ophthalmol. 2013;2013:895147.
(10) Ye J, He J, Wang C, et al. Smoking and risk of age-related cataract: a meta-analysis. Invest Ophthalmol Vis Sci. 2012;53(7):3885-95.
(11) Nomura K, Nakao M, Morimoto T. Effect of smoking on hearing loss: quality assessment and meta-analysis. Prev Med. 2005;40(2):138-44.
(12) Kumar A, Gulati R, Singhal S, Hasan A, Khan A. The effect of smoking on the hearing status-a hospital based study. J Clin Diagn Res. 2013;7(2):210-214.
(13) Shiri R, Karppinen J, Leino-Arjas P, Solovieva S, Viikari-Juntura E. The association between smoking and low back pain: a meta-analysis. Am J Med. 2010;123(1):.
(14) Ward KD, Klesges RC. A meta-analysis of the effects of cigarette smoking on bone mineral density. Calcif Tissue Int. 2001;68(5):259-70.
(15) Lu L, Mackay DF, Pell JP. Meta-analysis of the association between cigarette smoking and peripheral arterial disease. Heart. 2014;100(5):414-423.
(16) Karademirci M, Kutlu R, Kilinc I. Relationship between smoking and total antioxidant status, total oxidant status, oxidative stress index, vit C, vit E. Clin Respir J. 2018;12(6):2006-2012.


