Recientemente acudió a consulta una mujer con un cuadro de obesidad. Una visión reduccionista de la obesidad atribuiría su etiología a factores nutricionales y sedentarismo. Sin embargo existe toda una constelación de factores precipitantes y perpetuantes: entorno obesogénico, aspectos psicológicos, disruptores endocrinos… En mi experiencia cuando se presenta en consulta una persona con obesidad, particularmente en el caso que nos concierne con fines expositivos, una mujer en edad fértil, con un cuadro de obesidad de larga duración, hemos de indagar en posibles trastornos endocrinos que puedan contribuir a exacerbar el exceso de peso. Un síndrome habitual pero que a veces desapercibido para el Dietista-Nutricionista (D-N) es el Síndrome de Ovario Poliquístico (PCOS).
Indice:
El PCOS es un desorden heterogéneo siendo los hallazgos más habituales el aumento de los andrógenos (hormonas masculinas en sangre) y la disfunción ovárica.
Los síntomas más habituales son:
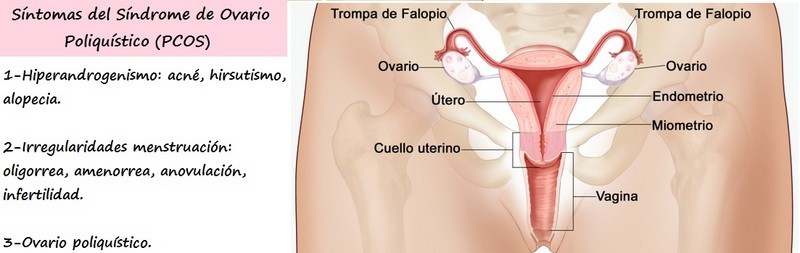
1-Irregularidades en la menstruación: oligorrea, amenorrea, anovulación.
2-Signos de hiperandrogenismo: acne, hirsutismo y alopecia.
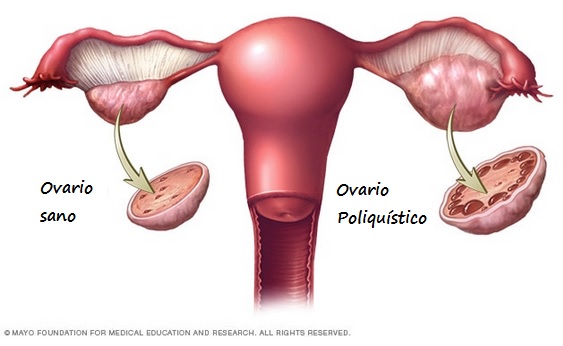
3-Presencia de ovario poliquístico con la exclusión de otras patologías endocrinas como hiperplasia adrenal congénita, tumores secretores de andrógenos y Síndrome de Cushing.
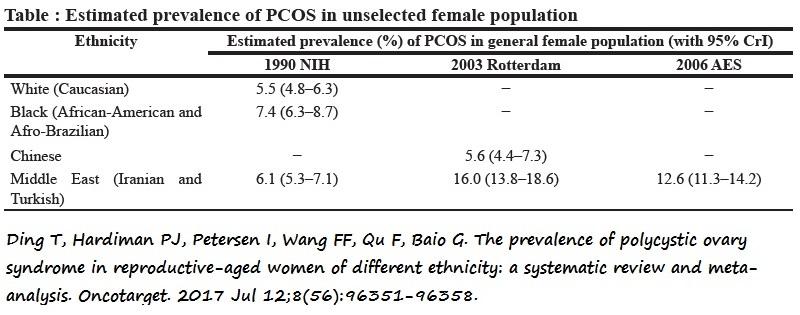
Es el síndrome endocrino más frecuente en mujeres en edad fértil. Se le atribuye una prevalencia de alrededor de un 5-10% en dicho colectivo. Sin embargo es desconocido en poblaciones específicas en base a la localización geográfica y raza/etnia. El principal desafío es la existencia de distintos criterios diagnósticos. Existe un alto porcentaje de individuos que permanecen sin diagnosticar incluso después de visitar múltiples proveedores de servicios de salud. La mayoría de los estudios realizados a lo largo del mundo presentan las siguientes limitaciones: pequeño tamaño muestral, sesgo de selección y ausencia de comparación con otros estudios. La prevalencia de PCOS, según los criterios diagnósticos del NIH en EEUU es semejante al de México, Australia, UK, España y Grecia. Otros estudios han demostrado diferencias geográficas según la zona geográfica y la raza. Los datos disponibles no son lo suficientemente concluyentes como para determinar si existen diferencias entre las áreas geográficas, razas y etnias (2).
En población europea la prevalencia de Ovarios Poliquísticos (PCO) es de un 22%. Un 30-76% de las mujeres con PCO presentan PCOS (3).
En el años 2000 Asunción M et al determinaron que la prevalencia de PCOS, según los criterios diagnósticos del NIH, en una muestra de 154 mujeres caucásicas españolas en edad fértil era de un 6,5% (4).
La insulinresistencia (IR), hiperglucemia e hiperinsulinemia compensadora, son el núcleo central entorno al que orbita su fisiopatología. Alrededor del 50-70% de las mujeres con PCOS presentan IR (5,6).
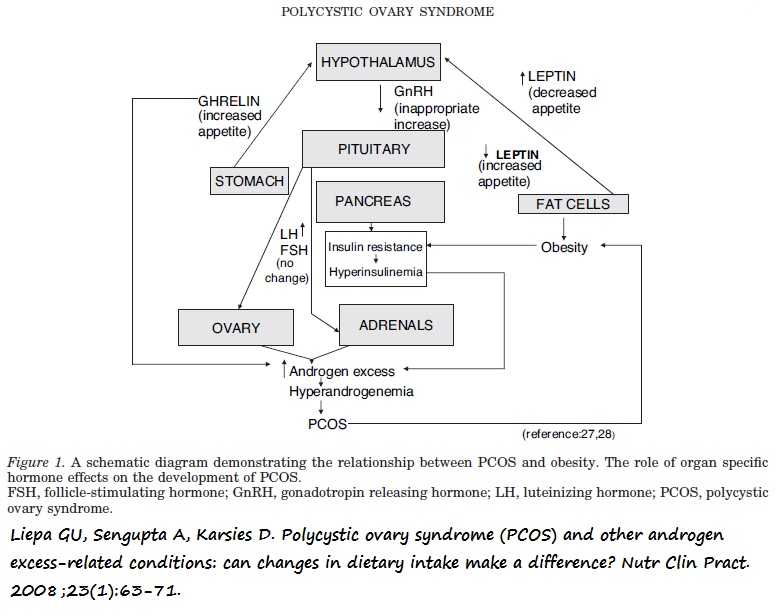
La presencia de PCOS se asocia a un mayor riesgo de obesidad y muchas de las complicaciones inherentes a la misma:
-Obesidad. Alrededor del 50% de las mujeres presentan obesidad. Alvarez Blasco F et al hallaron que el 28,3% de una muestra de mujeres españolas con sobrepeso u obesidad presentaban PCOS frente al 5,5% mujeres de su edad y peso normal (8).
-Obesidad abdominal. El 40% de los pacientes con PCOS presentan obesidad visceral.

-Intolerancia hidrocarbonada (situación prediabética), T2DM y Síndrome Metabólico: Los pacientes presentan anomalías en el metabolismo hidrocarbonado (IR, hiperglucemia e hiperinsulinemia aumentan el riesgo).
El 30-40% de los pacientes con PCOS presenta intolerancia hidrocarbonada y unn 7,5-10% de los mismos T2DM (9).
-Problemas durante la gestación: Diabetes gestacional, sangrado uterino y aborto espontáneo.
-Dislipemia: Hipertrigliceridemia, aumento LDL-c y disminución HDL-c
-CVD: Los pacientes presentan ciertos factores de riesgo cardivascular: dislipemia, HTA, particulas de LDL más pequeñas, aumento de homocisteina, PCR, PAI-1 y estrés oxidativo
-Cáncer: mayor riesgo de cáncer de endometrio en mujeres con PCOS obesas y de mama, aunque la evidencia es limitada.
-Infertilidad.

-SAOS
-NAFLD.
-Depresión
-Deficiencia de vitamina D. El 67-85% de las mujeres con PCOS presentan un déficit de vitamina D (10).
El tratamiento óptimo con PCOS no se ha dilucidado completamente. Se requiere un abordaje multidisciplinar:
-Cambios en los estilos de vida:
Nutrición:
El efecto de la nutrición sobre PCOS comenzó a recibir atención en la últimos 15 años (11). A pesar de la evidencia preliminar sobre el efecto de la composición de la dieta sobre el control metabólico y endocrino en PCOS los estudios son escasos. Los estudios iniciales se focalizaron en la distribución de macronutrientes.
-Suplementación nutricional. Investigaciones recientes sugieren la posible eficacia de ciertos nutrientes y compuestos bioactivos sobre el estrés oxidativo, inflamación, insulinresistencia en mujeres obesas y no obesas con PCOS (12).
-Actividad física.
-Farmacoterapia: anticonceptivos orales, progestágenos cíclicos, antiestrógenos, gonadotrofinas e insulinsensibilizantes.
-Cirugía metabólica.
Cussons AJ, y Cols realizaron un estudio consistente en una encuesta a 138 endocrinólogos y 172 ginecólogos. La mayoría de los profesionales médicos respondieron que la primera línea de abordaje era el cambio en los estilos de vida (13).
Mujer obesa en edad fértil con signos de hiperandrogenismo e irregularidades menstruales son sugestivas de PCOS. Si sospechas que así es, remitela al médico para un diagnóstico preciso.
1. Goodarzi MO, Azziz R. Diagnosis, epidemiology, and genetics ofthe polycystic ovary syndrome. Best Pract Res Clin Endocrinol Metab. 2006;20:193–205.
2. Wolf WM, Wattick RA, Kinkade ON, Olfert MD. Geographical Prevalence of Polycystic Ovary Syndrome as Determined by Region and Race/Ethnicity. Int J Environ Res Public Health. 2018 Nov 20;15(11).
3. Lowe P, Kovacs G, Howlett D. Incidence of polycystic ovaries and polycystic ovary syndrome amongst women in Melbourne, Australia. Aust N Z J Obstet Gynaecol. 2005;45:17–9.
4. Asuncion M, Calvo RM, San Millan JL, Sancho J, Avila S, Escobar-Morreale HF. A prospective study of the prevalence of the polycystic ovary syndrome in unselected Caucasian women from Spain. J. Clin. Endocrinol. Metab. 2000; 85: 2434–8.
5. Norman RJ, Dewailly D, Legro RS, Hickey TE. Polycystic ovary syndrome. Lancet. 2007;370(9588):685-97.
6. Balen A, Rajkowha M. Polycystic ovary syndrome--a systemic disorder? Best Pract Res Clin Obstet Gynaecol. 2003;17(2):263-74.
7. Liepa GU, Sengupta A, Karsies D. Polycystic ovary syndrome (PCOS) and other androgen excess-related conditions: can changes in dietary intake make a difference? Nutr Clin Pract. 2008;23(1):63-71.
8. Alvarez-Blasco F, Botella-Carretero JI, San Millan JL, Escobar- Morreale HF. Prevalence and characteristics of the polycystic ovarian syndrome in overweight and obese women. Arch Intern Med. 2006;166:2081–6.
9. Sirmans SM, Pate KA. Epidemiology, diagnosis, and management of polycystic ovary syndrome. Clin Epidemiol. 2014;6:1-13.
10. Thomson RL, Spedding S, Buckley JD. Vitamin D in the aetiology and management of polycystic ovary syndrome. Clin Endocrinol. 2012;77:343-50.
11. Marsh K, Brand-Miller J. The optimal diet for women with polycystic ovary syndrome? Br J Nutr. 2005;94(2):154-65.
12. Mansour A, Hosseini S, Larijani B, Mohajeri-Tehrani MR. Nutrients as novel therapeutic approaches for metabolic disturbances in polycystic ovary syndrome. EXCLI J. 2016;15:551-64.
13. Cussons AJ, Stuckey BG, Walsh JP, Burke V, Norman RJ. Polycystic ovarian syndrome: marked differences between endocrinologists and gynaecologists in diagnosis and management. Clin Endocrinol (Oxf). 2005;62:289–95.