985 34 43 58

DecĂ¡logo para prevenir la obesidad infantil
Fecha: 30 de Mayo de 2017
Diez puntos destinados a los padres para prevenir la obesidad en la infancia
La obesidad infantil está adquiriendo dimensiones de pandemia. La figura paterna ejerce un poderoso influjo en el comportamiento alimentario y el patrón de actividad física de sus hijos.
1) Si tienes hijos/as pequeños y presentas obesidad, te recomendamos que bajes de peso.
La obesidad parental es un factor de riesgo de obesidad en la progenie. La obesidad de los padres parece ser un marcador subrogado de una interacción compleja entre factores genéticos, epigenéticos y de estilo de vida, pero es modificable.
Wang Y et al realizaron una revisión sistemática y un meta-análisis de estudios realizados en todo el mundo en los que se evaluó el riesgo de sobrepeso/obesidad de los hijos a partir del sobrepeso/obesidad en uno o ambos de sus progenitores. Se incluyeron 27 estudios de 21 países (1).

Los autores encontraron una asociación robusta. La OR=2,22 (95% IC: 2.09, 2.36) que variaba en función de la relación parental (padres-hijos, padre-hijo y madre-hijo respectivamente), edad del niño, peso del padre e hijo y el nivel económico del país. La asociación más fuerte se observó en (1):
Niños de mayor edad en comparación con los de menor edad (β ± SE: 0.02 ± 0.01).
En caso de ambos padres obesos en comparación con sólo el padre obeso (β ± SE: 0.51 ± 0.11) o la madre obesa (β ± SE: 0.38 ± 0.11).
En el caso de obesidad parental en comparación con el sobrepeso parental (β ± SE: 0.26 ± 0.10).
En caso de sobrepeso de la descendencia en comparación con sobrepeso de los hijos (β ± SE: 0.28 ± 0.12).
En personas de países de niveles de mayor poder adquisitivo en relación con aquellos con rentas medias (β ± SE: 0.23 ± 0.08).
Por tanto la razón de que los hijos de padres obesos presenten obesidad versus los hijos de padres no obesos es 2,2 veces mayor en el primer caso que en el segundo.
2) Si tienes hijos pequeños y eres mujer, te recomendamos encarecidamente que bajes de peso pues el riesgo es mayor que si fueses un hombre.
El estudio FELS analizó la influencia del IMC materno y paterno sobre el tamaño corporal (peso y altura) de la descendencia desde la concepción hasta los 2-3 años de edad. El efecto no es constante ya que se manifiesta en el momento del nacimiento, declina y reaparece a los 2-3 años, lo que sugiere la existencia de una ventana de oportunidad, de modo que la que la implementación de intervenciones en dicho momento serían más eficaces para prevenir la obesidad infantil.

Linabery AM et al concluyeron, a partir de resultados del estudio FELS, que el peso materno en el momento de la concepción y al final de la infancia (alrededor 2-3 años) es un poderoso predictor del IMC del neonato, por lo que el control de peso de la madre durante la edad reproductiva favorecería la prevención de la obesidad (2).
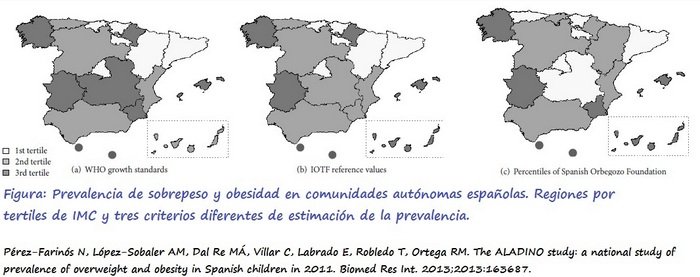
3) Si vives en Islas Baleares, Extremadura, Galicia, Ceuta o Melilla, comunidades con mayor sobrecarga ponderal (sobrepeso+obesidad) infantil, según datos del estudio ALADINO, te recomendamos que si tienes opción te mudes a Cataluña, La Rioja, Madrid o El País Vasco ya que son las que presentan menores valores (3).
4) No utilices los alimentos como recompensa para premiar o penalizar un comportamiento.
Puhl RM et al realizaron un estudio en el una comunidad 122 adultos en el que recopilaron los siguientes datos: peso, patrón alimentario y diferentes tipos de reglas relacionadas con la alimentación transmitidas por sus padres. Los tipos de reglas se clasifican en tres categorías (4):
1) Reglas que restringían ciertos alimentos.
2) Reglas que fomentaban el consumo de alimentos específicos.
3) Reglas en las que la comida era empleada como un premio o castigo.
Los autores concluyeron que los adultos que presentaban ingestas compulsivas o autorestringian la comida eran aquellos cuyos padres recurrían a la comida como forma de controlar su comportamiento. Este estudio sugiere que algunas reglas alimentarias durante la infancia podrían tener un fuerte impacto en el comportamiento alimentario adulto (4).
“Si eres un buen chico te compraré un helado”, “hoy no hay postre porque pegaste a tu hermano pequeño”…. Seguro que en alguna ocasión has escuchado o tu como padre has pronunciado estas palabras. Una práctica frecuente es que los padres empleen los alimentos altamente palatables (ricos en grasa y azúcar) que son los predilectos por los niños para premiar o castigar un comportamiento determinado (e.g. buen comportamiento, buenas notas…) ofreciéndoselos o retirándoselos. Esto puede modular negativamente el comportamiento alimentario del niño de forma que utilice la comida como recompensa emocional en situaciones de ansiedad o depresión.
En su defecto se aconseja emplear otras recompensas de tipo no alimentario (e.g. acudir al zoo o realizar una actividad de interés para el niño, jugar a un determinado juego con el niño, asignar un tiempo extra para la lectura antes de ir a la cama…).
5) Involucrar a la familia en unos buenos hábitos alimentarios.
Alm S et al evaluaron el rol de la comunicación familiar y las prácticas alimentarias de los padres durante la cena en las preferencia alimentarias de los hijos (5).
El estudio se basó en la Teoría de Patrones de Comunicación Familiar. Se realizó en 12 díadas de niños de 7 y 8 años y sus padres. La mayor parte del tiempo de la cena se invertía en conversación. Durante la semana los menús resultaban del consenso entre padres e hijos estando caracterizadas por ser rápidos y saludables. El fin de semana se concedía a los niños mayor libertad para optar por alternativas de cena para el resto de la familia. La restricción de alimentos poco saludables impuesta por los padres durante la semana parece explicar la mayor preferencia de los niños por cenas menos saludables el fin de semana. El estudio subraya la importancia de que los padres guíen y sugieran propuestas saludables pero siempre en base a criterios democráticos, sin imponer, forzar, ni restringir alimentos de forma autoritaria. El estudio pone también de relieve como un contexto (situación y tiempo) como es la cena afecta a los patrones de comunicación familiar y prácticas alimentarias (5).

6) Evita el patrón alimentario asociado a un mayor riesgo de obesidad infantil.
Moreno LA y Rodríguez G analizaron los factores dietéticos que han sido implicados en la obesidad infantil. Con la salvedad de los bebés no existe una asociación robusta entre la ingesta energética o la distribución de macronutrientes (hidratos de carbono, lípidos y grasas) y el riesgo de obesidad infantil (6).
Los estudios longitudinales revelan una asociación fuerte entre el consumo de bebidas refrescantes azucaradas y el riesgo de obesidad infantil. Sin embargo paradójicamente no han hallado relación entre el consumo de snacks calóricos (e.g. patatas chips), fast-food o el tamaño de la ración y el desarrollo de obesidad infantil.

7) A pesar de lo comentado en el punto 6) se recomienda minimizar los snacks calóricos, la frecuencia de asistencia a centros de comida rápida a un máximo de 1 vez/semana y controlar el tamaño de la ración.

8) Limitar el número de horas destinado a ver TV, sobre todo en las horas de las comidas principales.
Moreno LA y Rodríguez G analizaron los factores dietéticos que han sido implicados en la obesidad infantil. Los estudios transversales encuentran una asociación positiva entre la compra de la comida en el colegio, cenar viendo la TV o sin una supervisión familiar y un mayor riesgo de obesidad infantil (6).
9) Supervisar la ingesta alimentaria del niño. No acostumbrar a que coma solo.
Moreno LA y Rodriguez G analizaron los factores dietéticos que han sido implicados en la obesidad infantil. Los estudios transversales encuentran una asociación positiva entre la ausencia de supervisión familiar y un mayor riesgo de obesidad infantil (6).
 10) Incrementar el ejercicio físico dentro y fuera de la escuela.
10) Incrementar el ejercicio físico dentro y fuera de la escuela.
Prentice-Dunn H y Prentice-Dunn S realizaron una revisión sistemática de estudios transversales que evaluaban la asociación entre actividad física y/o sedentarismo y obesidad infantil. Los autores analizaron los estudios transversales publicados en la última década (2002-2012). Se seleccionaron un total de 17 artículos que cumplían los criterios de inclusión. Mientras que algunos encontraron una correlación negativa entre la actividad física del niño y el peso corporal, otros no llegaron a dichas conclusiones. En general los comportamientos sedentarios si se asociaron con un mayor peso corporal. Los investigadores mencionaron como limitaciones la propia naturaleza de los estudios transversales (como las medidas se realizan en un momento puntual, a modo de una “fotografía” no permiten hacer inferencias sobre el sentido de la asociación hallada: ¿es la obesidad causa de que los niños no se involucren en una actividad física programada y/o permanezcan más tiempo sedentarios o un bajo nivel de actividad física determina un mayor riesgo de obesidad y/o comportamiento sedentario?), la necesidad de implementar más estudios longitudinales (para poder realizar inferencias sobre el sentido de la correlación), emplear métodos de estimación de la composición corporal y el gasto energético más exactos… (7)

Bibliografía
1. Wang Y, Min J, Khuri J, Li M. A Systematic Examination of the Association between Parental and Child Obesity across Countries. Adv Nutr. 2017;8(3):436-448.
2. Linabery AM, Nahhas RW, Johnson W, Choh AC, Towne B, Odegaard AO, Czerwinski SA, Demerath EW. Stronger influence of maternal than paternal obesity on infant and early childhood body mass index: the Fels Longitudinal Study. Pediatr Obes. 2013;8(3):159-69.
3. Pérez-Farinós N, López-Sobaler AM, Dal Re MÁ, Villar C, Labrado E, Robledo T, Ortega RM. The ALADINO study: a national study of prevalence of overweight and obesity in Spanish children in 2011. Biomed Res Int. 2013;2013:163687.
4. Puhl RM, Schwartz MB. If you are good you can have a cookie: How memories of childhood food rules link to adult eating behaviors. Eat Behav. 2003;4(3):283-93.
5. Alm S, Olsen SO, Honkanen. The role of family communication and parents' feeding practices in children's food preferences. Appetite. 2015;89:112-21.
6. Moreno LA, Rodríguez G. Dietary risk factors for development of childhood obesity. Curr Opin Clin Nutr Metab Care. 2007 May;10(3):336-41.
7. Prentice-Dunn H, Prentice-Dunn S. Physical activity, sedentary behavior, and childhood obesity: a review of cross-sectional studies. Psychol Health Med. 2012;17(3):255-73.

